Cancer de l’intestin
Le terme « cancer de l’intestin » s’applique à l’ensemble des cancers de l’intestin grêle, du gros intestin et du rectum.
Le terme « cancer de l’intestin » s’applique à l’ensemble des cancers de l’intestin grêle, du gros intestin et du rectum.
Si un examen indique la présence d’une tumeur ou d’un cancer dans le gros intestin (côlon), des tests supplémentaires s’imposeront pour en savoir plus sur le cancer et pour connaître l’étendue des métastases. C’est ce qu’on appelle la stadification du cancer. Le médecin utilisera ces informations pour déterminer le meilleur traitement possible. Pendant et après le traitement, on procédera souvent à des examens complémentaires pour évaluer l’efficacité de celui-ci.
La coloscopie totale consiste à introduire un tuyau flexible muni d’une caméra par l’anus, afin que le médecin puisse voir la muqueuse du côlon. En plus de déceler d’éventuelles anomalies, cet examen permet de réaliser des prélèvements du côlon (biopsie) et d’enlever les polypes dont la taille est inférieure à 2 ou 2,5 cm. On parle dans ce cas d’examen thérapeutique. Toute lésion suspecte du côlon doit être prélevée, puis analysée au microscope.
La coloscopie totale requiert une préparation plus importante qu’une coloscopie partielle. Ainsi, quelques jours avant l’examen, le patient devra boire une solution spécifique pour nettoyer le côlon et le vider de ses selles. Dans le même but, un régime pauvre en fibres sera prescrit trois jours avant l’examen. La coloscopie totale peut être réalisée en hôpital de jour.
Le colo-CT-scan se pratique en insufflant de l’air dans le côlon par un petit tuyau placé dans l’anus. Le médecin examinateur acquiert ainsi des images selon le même procédé qu’un scanner.
Le rendement du colo-CT-scan est comparable à celui de l’endoscopie, mais cette technique ne permet pas de réaliser des prélèvements ou d’enlever des polypes. De plus, le colo-CT-scan convient moins au dépistage de polypes inférieurs à 5 mm, qui risquent pourtant d’évoluer en cancer.
En revanche, cette méthode présente l’avantage d’être indolore et plus confortable pour le patient, et de ne pas nécessiter d’anesthésie générale.
Le CT-scan produit une série d’images radiologiques du corps, vu depuis plusieurs angles. Pour cette procédure, le médecin injecte un produit de contraste dans une veine du bras du patient. Celui-ci est ensuite lentement glissé sous le scanner, tandis que l’appareil prend des clichés. Les images offrent des coupes transversales du corps, le plus souvent du thorax, du ventre et du bassin. En rangeant les clichés les uns derrière les autres, le médecin obtient une image précise de la position et de la structure des organes. Le scanner peut également démontrer l’éventuelle propagation du cancer vers une autre partie du corps.
Un CT-scan nécessite la préparation suivante :
L’imagerie par résonance magnétique (IRM) a recours à des aimants puissants pour construire une image du corps. Cette technique est parfois plus détaillée que le CT-scan et se voit souvent utilisée pour dépister des cancers au niveau du rectum.
Une fois le diagnostic de cancer rectal établi, on effectue parfois une échographie du rectum. Celle-ci donne des informations sur la taille de la tumeur et sur les éventuelles métastases autour du rectum. L’examen est réalisé en introduisant une sonde échographique dans le rectum. Ceci peut être inconfortable, mais l’intervention ne dure pas plus de quelques minutes.
Cet examen utilise des ondes sonores pour visualiser l’intérieur du corps. Le médecin applique un gel sur le ventre du patient, qui est couché sur le dos. Ensuite, il analyse l’abdomen par le biais d’un petit microphone. Ce microphone capte des échos et envoie les signaux à un ordinateur, qui les traduit en images. Votre médecin peut avoir recours à l’échographie pour contrôler le foie, vu le risque de propagation du cancer intestinal vers cet organe.
Une radio du thorax peut s’avérer nécessaire pour vérifier l’état de santé général et contrôler la présence de métastases dans les poumons.
Certains cancers de l’intestin produisent une protéine appelée ACE (antigène carcino-embryonnaire). Lors d’un premier diagnostic, on prélève souvent un échantillon sanguin pour obtenir une mesure de base du taux d’ACE. Dans un stade ultérieur, celui-ci pourra être comparé à de nouveaux échantillons sanguins pour évaluer le fonctionnement du traitement. En effet, le taux d’ACE dans le sang peut augmenter en cas de récidive du cancer après le traitement. Notons toutefois que certains cancers ne produisent pas d’ACE, raison pour laquelle cette analyse ne sera pas toujours opportune.
Le PET-CT-scan combine un PET-scan avec un CT-scan pour obtenir une image plus détaillée. Cet examen nécessite l’injection intraveineuse d’une substance légèrement radioactive. Les cellules actives absorbent la radioactivité et apparaissent ainsi sur le scanner. Cette technique repose sur le principe que les cellules cancéreuses sont habituellement plus actives que les cellules saines.
Le PET-CT-scan est l’examen indiqué pour dépister un cancer de l’intestin lorsque les résultats des autres examens ne sont pas concluants. Votre médecin peut également vous prescrire cet examen lorsqu’il pense que le cancer s’est propagé en dehors des intestins ou vers les ganglions lymphatiques voisins. Le PET-CT-scan peut être effectué pendant ou après le traitement du cancer, afin de vérifier s’il subsiste des cellules cancéreuses.
Le type d’opération choisi pour traiter le cancer de l’intestin dépendra des facteurs suivants :
 Ablation des petites tumeurs
Ablation des petites tumeursSi la tumeur est de petite taille, votre chirurgien pourra simplement l’enlever de la muqueuse. Cette opération est appelée une résection locale. Le chirurgien enlèvera aussi un peu de tissu sain autour de la tumeur (ce qu’on appelle la marge chirurgicale), afin d’être sûr qu’il ne reste aucune cellule cancéreuse.
Le chirurgien envoie le tissu prélevé au laboratoire, où un pathologiste analyse les cellules au microscope afin d’évaluer l’étendue du cancer. Si les cellules ont un aspect très anormal, le chirurgien pourra proposer une seconde opération, plus importante. Celle-ci consistera à enlever plus de tissu à risque, afin de réduire le risque de récidive.
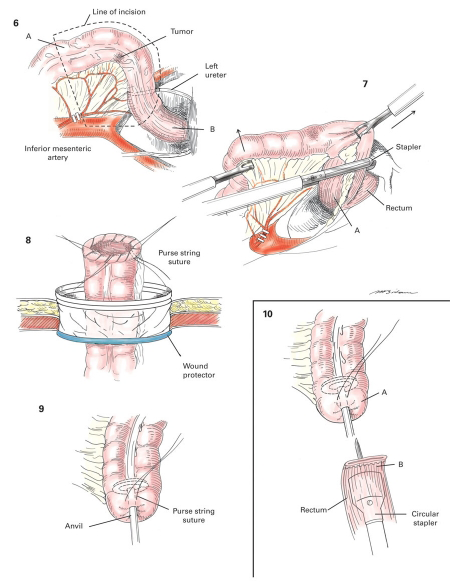
Une colectomie est une intervention chirurgicale qui correspond à l’ablation d’une partie du côlon. Le chirurgien enlève la portion du côlon qui est atteinte par la tumeur. Les ganglions lymphatiques voisins sont également retirés, au cas où les cellules cancéreuses s’y seraient propagées. Si le chirurgien enlève la partie gauche du côlon, on parle d’hémicolectomie gauche. Lors d’une colectomie transverse, c’est le côlon transverse qui est retiré. En cas d’ablation de la partie droite, on parle d’hémicolectomie droite. La colectomie sigmoïdienne ou résection antérieure correspond au retrait du côlon sigmoïde (le segment terminal du côlon).
Après l’ablation de la portion atteinte par la tumeur, les extrémités du côlon sont reconnectées. Cette intervention s’appelle une anastomose.
Le patient nécessite parfois une colostomie. Il s’agit d’une procédure chirurgicale qui consiste à dévier une extrémité du côlon à travers une incision dans la paroi abdominale. Ainsi, les selles quittent le corps par le biais de cette sortie artificielle (stomie). Lorsque cette opération est réalisée sur l’intestin grêle, on parle d’iéolostomie. On procède généralement après quelques mois à la reconnexion des extrémités de l’intestin et à la fermeture de la stomie.
Une colectomie totale correspond à l’ablation intégrale du côlon. On pratiquera dans ce cas une stomie permanente.
 TEM pour cancer du rectum
TEM pour cancer du rectumAvant l’intervention chirurgicale, le patient reçoit parfois une radiothérapie (associée ou non à une chimiothérapie) pour faire reculer le cancer. Celle-ci facilite l’intervention et diminue le risque de récidive.
Une petite tumeur de stade précoce peut éventuellement être enlevée par résection locale. Dans ce cas, le médecin introduit un endoscope (un tube flexible muni d’une lumière) par l’anus pour retirer la tumeur de la paroi du rectum. Cette opération est appelée exérèse transanale par microchirurgie endoscopique (« transanal endoscopic microsurgery », TEM).
Dans la plupart des opérations du cancer du rectum, le chirurgien enlève la tumeur ainsi qu’une portion du tissu sain environnant.
Il retire aussi du tissu adipeux enveloppant les intestins (mésorectum). Ce tissu adipeux contient tous les vaisseaux sanguins qui approvisionnent le rectum, les ganglions lymphatiques et les ganglions qui évacuent le liquide tissulaire, en nutriments et en globules rouges. La présence des ganglions lymphatiques peut entraîner la propagation de petits groupes de cellules cancéreuses dans le mésorectum. En retirant une partie du mésorectum, le chirurgien est pratiquement certain d’enlever tous les ganglions lymphatiques qui contiennent des cellules cancéreuses.
L’ablation complète du mésorectum et d’une partie du tissu enveloppant le cancer réduit le risque de récidive. Ce type d’opération s’appelle une exérèse complète du mésorectum (« total mesorectum excision », TME). L’opération peut varier en fonction de l’emplacement et de la taille de la tumeur :
Si la tumeur se situe loin dans le rectum, votre chirurgien effectuera l’ablation de la partie supérieure du rectum (atteinte de la tumeur) et du côlon sigmoïde. On parle dans ce cas de résection antérieure. Après l’ablation de la tumeur avec une marge de tissu sain, le côlon est relié à la partie restante du rectum. L’exérèse du mésorectum s’effectue souvent jusqu’à 5 cm en-dessous de la tumeur. On ne l’enlève pas dans sa totalité pour réduire le risque de fuites après l’opération.
Si la tumeur se situe dans la partie moyenne du rectum, on procédera à l’ablation quasi complète de celui-ci et au raccordement du côlon avec l’anus. Cette intervention s’appelle une anastomose colo-anale. Parfois, le chirurgien créera un « nouveau rectum » en repliant sur elle-même une petite partie du côlon ou en agrandissant une partie de cet intestin. Ce nouvel organe reprend alors le rôle du rectum. Cette opération va parfois de pair avec la réalisation d’une stomie, plus souvent d’une iléostomie. La stomie est temporaire et reste en place pendant environ 8 semaines, le temps que la suture guérisse.
Si la tumeur est localisée dans la partie inférieure du rectum, il sera impossible de conserver une portion suffisante de cet organe pour assurer son fonctionnement correct. Dans ce cas, il sera nécessaire d’enlever l’anus, en plus de tout le rectum. Cette intervention s’appelle une résection abdomino-périnéale. Elle s’accompagne de la création d’une colostomie permanente (stomie).
Si vous souffrez d’un cancer intestinal, vous pourrez subir une chirurgie ouverte ou une laparoscopie. Une opération en chirurgie ouverte consiste à pratiquer une large incision, allant du nombril jusqu’au pubis, pour retirer la tumeur.
Dans le cas d’une laparoscopie, le chirurgien pratique plusieurs petites incisions dans l’abdomen. Il introduit ensuite un long tube étroit (appelé laparoscope) à travers l’une de ces incisions. Ce tube est muni d’une lumière et d’une caméra et permet au chirurgien de visualiser la cavité abdominale. Quant aux autres incisions, elles servent à introduire les instruments nécessaires pour enlever la tumeur. Une laparoscopie peut durer plus longtemps qu’une opération ouverte, mais les patients s’en remettent généralement plus rapidement. On recourt parfois à des systèmes robotisés dans ces types d’opération.
En cas de récidive du cancer colorectal, il est parfois possible de procéder à la résection locale de la tumeur. Si cette solution est rarement synonyme de guérison, vu la présence fréquente de métastases, elle peut néanmoins éliminer les symptômes.
Un cancer du côlon peut provoquer le blocage complet des intestins (occlusion intestinale) et, ainsi, empêcher la progression des matières fécales. L’occlusion intestinale cause des symptômes tels que des ballonnements, des vomissements, des nausées, de la constipation et des douleurs.
Pour soulager ces symptômes, le médecin peut désobstruer l’intestin en y introduisant un tube (appelé stent). Dans ce cas, le médecin a recours à un tube flexible muni d’une lumière, appelé endoscope, qu’il place dans l’intestin. Cet endoscope lui permet de localiser le blocage et d’y introduire le stent. Le stent se dilate et ouvre l’intestin, afin de rétablir le transit. Dans certains cas,
on peut aussi procéder à l’ablation chirurgicale de la portion bloquée de l’intestin. Une stomie peut alors s’avérer nécessaire.
Un cancer de l’intestin peut se propager dans tout le corps, les organes les plus sensibles étant le foie et les poumons. Le cancer se dissémine vers ces organes par le sang ou par le système lymphatique (métastases).
Si le patient présente une ou deux petites métastases dans le foie ou les poumons, celles-ci peuvent être retirées en effectuant une opération chirurgicale. Ce n’est pourtant pas toujours la meilleure option. Dans le cas d’un cancer du poumon, on préférera souvent d’autres traitements. Quoi qu’il en soit, une chimiothérapie s’imposera parfois avant et pendant l’opération.
On tiendra compte des éléments suivants :
Le médecin peut prescrire des examens comme un CT-scan, un PET-scan ou une IRM. Il décidera parfois de l’opportunité d’une opération en fonction de l’afflux sanguin vers la partie atteinte.
L’ablation des tumeurs secondaires (métastases) du foie peut avoir de très bons résultats. La survie à 5 ans est généralement de 40 %. En cas de récidive, on pourra éventuellement relancer le traitement.Les facteurs de risque externes qui ont une incidence négative sur la probabilité de survie sont les suivants :
Votre médecin vous recommandera une chimiothérapie en cas de risque élevé de récidive ou de propagation du cancer de l’intestin. Le risque de récidive est plus élevé lorsque
Dans chacun de ces cas, il est probable que les cellules cancéreuses se soient propagées de l’abdomen vers d’autres parties du corps via la circulation sanguine ou le système lymphatique. Les cellules sont trop petites pour être visibles sur les scanners, mais peuvent évoluer en une tumeur secondaire ou métastase.
La chimiothérapie est plus efficace sur les petits groupes de cellules cancéreuses que sur les grandes tumeurs. Votre médecin vous proposera surtout ce traitement après une opération, pour réduire le risque que le cancer réapparaisse ou se propage. La thérapie peut être lancée dès que le patient est rétabli, le plus souvent dans les 8 semaines suivant l’opération.
La chimiothérapie parcourt le corps via la circulation sanguine et peut tuer les cellules cancéreuses qui subsistent dans la région de la tumeur. Elle peut aussi tuer les cellules cancéreuses qui se sont propagées ailleurs dans le corps, dans le foie par exemple.
Il existe différents types de chirurgie spécialisée pour retirer des tumeurs secondaires du foie, notamment :
Ce traitement consiste à introduire un liquide huileux dans l’artère principale allant au foie. Ce liquide aide à bloquer les vaisseaux sanguins qui alimentent le foie malade en sang. L’apport d’oxygène et de nutriments vers les cellules hépatiques atteintes se voit ainsi interrompu. Le liquide contient aussi une chimiothérapie. De fortes concentrations de chimiothérapie s’installent pendant quelques heures à proximité de la tumeur, provoquant ainsi la mort des cellules cancéreuses et le rétrécissement de la tumeur.
Pour ce traitement, la prise d’anesthésiques peut s’avérer nécessaire. On injecte ensuite un anesthésique local dans une veine de la cuisse. À l’aide de rayons X, le chirurgien introduit un petit tube en plastique dans la veine, jusqu’à la partie supérieure de l’artère qui irrigue le foie. Lorsque le tube se trouve en bonne position, on injecte la chimiothérapie mélangée au liquide huileux, puis on enlève le tube. La durée de ce traitement peut varier d’une demi-heure à plusieurs heures.
La radiothérapie interne sélective (SIRT), également appelée radio-embolisation, est une thérapie plus récente pour le cancer du foie. Le médecin injecte de petites billes radioactives dans l’artère qui irrigue le foie. Les billes ont un faible impact sur le tissu sain enveloppant la tumeur, mais délivrent des doses élevées de radiation au tissu tumoral. Le radiologue bloque les petits vaisseaux sanguins qui irriguent les autres organes, afin d’empêcher la diffusion des billes radioactives vers d’autres endroits du corps.
Le traitement en soi dure environ une heure, mais il sera parfois nécessaire de passer la nuit à l’hôpital. Au bout d’une ou de deux semaines suivant le traitement, on effectue une angiographie. Cet examen permet d’analyser l’apport de sang au foie.
L’ablation par radiofréquence (RFA) est une intervention qui consiste à tuer la tumeur hépatique par des ondes radio, c’est-à-dire par la production de chaleur.
Le patient se voit souvent administrer un calmant, mais il arrive parfois que cette intervention soit effectuée sous anesthésie générale. Après l’administration du calmant, on injecte un anesthésique
local dans la peau de l’abdomen. Ensuite, une fine aiguille est introduite à travers la peau dans la tumeur et y envoie des ondes radio. Ce traitement est effectué pour des tumeurs allant jusqu’à 5 cm. Sa durée est de 10 à 15 minutes.
La cryothérapie tue la tumeur par congélation. Ce traitement n’est indiqué que pour les tumeurs jusqu’à 4 cm. Le chirurgien peut réaliser la cryothérapie par voie ouverte ou par laparoscopie, et ce sous anesthésie générale ou locale. L’intervention consiste en l’introduction d’une aiguille dans la tumeur en passant par une petite incision dans la peau. Le bout de l’aiguille est refroidi à une température en-dessous de zéro. Elle forme ainsi une boule de glace qui tue les cellules cancéreuses.
L’ablation par magnétron tue les cellules cancéreuses à l’aide d’ondes électromagnétiques, c’est-à-dire (encore une fois) par la production de chaleur. Ce traitement peut être utilisé pour plus d’une tumeur secondaire du foie, et ce sous anesthésie générale ou locale. Il consiste à introduire dans chaque tumeur une petite aiguille, qui est ensuite connectée à un générateur de micro-ondes. Les micro-ondes sont délivrées par l’aiguille et détruisent les cellules cancéreuses.
La thérapie laser repose sur la destruction des cellules cancéreuses par la chaleur d’un laser. Le patient est placé sous anesthésie générale ou se voit administrer un calmant. Après l’administration du calmant, on injecte un anesthésique local dans la peau de l’abdomen. On introduit ensuite, par voie percutanée, un tube flexible au sein de la tumeur. Le laser dans le tube produit la chaleur nécessaire pour tuer les cellules cancéreuses. La thérapie laser peut être utilisée dans le traitement de tumeurs jusqu’à 5 cm. Le traitement dure environ 10 à 15 minutes et peut être répété plusieurs fois.
Ce traitement repose sur l’utilisation d’alcool stérile pour tuer les cellules cancéreuses. Il n’est indiqué que dans le cas de tumeurs inférieures à 4 ou 5 cm. Lors de l’intervention, on injecte un anesthésique local dans la peau au-dessus du foie. Le médecin utilise ensuite une petite aiguille pour injecter l’alcool dans la tumeur. Ce traitement du cancer secondaire du foie peut être appliqué à plusieurs tumeurs.

Dr. Yannick Nijs
Chirurgien colorectal
St-Michiel Cliniques de L’Europe
Rue de Linthout 150,
1040 Bruxelles
+32 470 588 537
+32 2 614 37 20